Antiarrhythmika spielen eine entscheidende Rolle in der modernen Medizin. Sie helfen uns dabei, Herzrhythmusstörungen zu behandeln und die Lebensqualität von Patienten erheblich zu verbessern. In diesem Artikel werden wir die Wirkungsweise von Antiarrhythmika untersuchen und ihre Anwendung in unterschiedlichen medizinischen Szenarien beleuchten.
Wir alle wissen, wie wichtig ein stabiler Herzschlag für unsere Gesundheit ist. Doch was genau sind Antiarrhythmika? Welche Mechanismen verbergen sich hinter ihrer Wirkung? Wir möchten Ihnen einen klaren Überblick über diese wichtigen Medikamente geben und aufzeigen, wie sie dazu beitragen können, das Herz wieder ins Gleichgewicht zu bringen.
Haben Sie sich jemals gefragt, wie Ärzte die richtige Medikation auswählen? In den folgenden Abschnitten erfahren Sie mehr über die verschiedenen Klassen von Antiarrhythmika und deren spezifische Anwendungen in der klinischen Praxis. Lassen Sie uns gemeinsam eintauchen in die faszinierende Welt der Antiarrhythmika!
Wirkungsweise von Antiarrhythmika im Körper
Die Wirkungsweise von Antiarrhythmika im Körper ist ein komplexer Prozess, der auf verschiedenen Mechanismen beruht. Diese Medikamente zielen darauf ab, die elektrische Aktivität des Herzens zu regulieren und Arrhythmien zu korrigieren. Sie beeinflussen die Ionenkanäle in den Herzmuskelzellen, was zu einer Veränderung der Erregungsleitung und der Kontraktionsfähigkeit des Herzens führt.
Ein entscheidender Aspekt der Wirkungsweise ist die Klassifikation der Antiarrhythmika in verschiedene Gruppen, jede mit spezifischen Eigenschaften und Anwendungsbereichen.
Hauptkategorien von Antiarrhythmika
- Klassische Na+-Kanal-Blocker: Diese Medikamente hemmen den Natriumionenfluss in die Zelle während der Depolarisation, was die Erregbarkeit des Herzgewebes verringert.
- K-Kanal-Blocker: Sie verlängern die Repolarisationsphase und helfen dabei, unerwünschte Herzrhythmen zu stabilisieren.
- Ca2+-Kanal-Blocker: Diese Gruppe reduziert den Calciumstrom in das Herzgewebe, wodurch die Kontraktionskraft und die Herzfrequenz gesenkt werden können.
Wirkung auf das elektrische System des Herzens
Antiarrhythmika wirken direkt auf das elektrische System des Herzens:
- Sie modulieren die Refraktärzeit (die Zeitspanne nach einer Erregung, während der keine neue Erregung entstehen kann).
- Durch diese Modulation wird das Risiko von Tachykardien oder anderen Arrhythmien deutlich gesenkt.
Die genaue Wirkung hängt von der spezifischen Klasse ab; beispielsweise sind einige Medikamente effektiver bei supraventrikulären Arrhythmien, während andere besser für ventrikuläre Arrhythmien geeignet sind.
| Medikament | Kategorie | Wirkmechanismus |
|---|---|---|
| Flecainid | Na+-Kanal-Blocker | Hemmung des Natriumeinstroms |
| Sotalol | K-Kanal-Blocker | Verlängerung der Repolarisation |
| Diltiazem | Ca2+-Kanal-Blocker | Senkung des Calciumstroms |
Durch diese gezielte Beeinflussung tragen wir dazu bei, dass sich das Herz wieder im richtigen Rhythmus bewegt und somit seine Funktionalität erhalten bleibt. Die richtige Auswahl an Antiarrhythmika ist entscheidend für eine erfolgreiche Therapie und erfordert oft eine individuelle Anpassung gemäß dem klinischen Bild jedes Patienten.
Anwendungsgebiete der Antiarrhythmika in der Therapie
Die sind vielfältig und richten sich nach den spezifischen Arrhythmien, die behandelt werden sollen. Wir nutzen diese Medikamente nicht nur zur Behandlung von akuten Herzrhythmusstörungen, sondern auch zur Langzeittherapie chronischer Erkrankungen. Ziel ist es, die Lebensqualität unserer Patienten zu verbessern und potenziell lebensbedrohliche Situationen zu vermeiden.
Ein Bereich, in dem Antiarrhythmika häufig eingesetzt werden, sind supraventrikuläre Tachykardien. Hierbei handelt es sich um schnelle Herzrhythmen, die ihren Ursprung oberhalb der Herzkammern haben. Diese Störungen können durch verschiedene Faktoren wie Stress oder bestimmte Stimuli ausgelöst werden. In solchen Fällen helfen uns Medikamente wie Adenosin oder Beta-Blocker, um den Rhythmus wiederherzustellen.
Ein weiterer wichtiger Anwendungsbereich ist die Behandlung von ventrikulären Arrhythmien, die oft mit einem erhöhten Risiko für plötzlichen Herztod verbunden sind. Hier kommen vor allem Na+-Kanal-Blocker wie Flecainid oder Sotalol zum Einsatz, da sie effektiv gegen gefährliche Extraschläge wirken können.
Chronische Erkrankungen
Zusätzlich spielen Antiarrhythmika eine entscheidende Rolle bei der Management von chronischen Krankheiten wie Vorhofflimmern oder Vorhofflattern. Diese Zustände erfordern meist eine langfristige Medikation zur Kontrolle des Herzschlags und zur Verhinderung thromboembolischer Ereignisse.
In der folgenden Tabelle haben wir einige gängige Antiarrhythmika zusammengefasst:
| Medikament | Kategorie | Anwendung |
|---|---|---|
| Adenosin | Antiarrhythmikum | Akute supraventrikuläre Tachykardie |
| Flecainid | Na+-Kanal-Blocker | Ventrikuläre Arrhythmien |
| Sotalol | K-Kanal-Blocker | Vorhofflimmern/Vorhofflattern |
| Dronedaron | Kombinationspräparat | Langzeitbehandlung von Vorhofflimmern. |
Die Auswahl des geeigneten Medikaments hängt stark vom klinischen Bild des Patienten ab sowie von möglichen Begleiterkrankungen und dem individuellen Risikoprofil. Deshalb ist eine sorgfältige Überwachung während der Therapie unerlässlich, um sowohl Effektivität als auch Sicherheit zu gewährleisten.
Wir erkennen an, dass jeder Patient einzigartig ist und daher eine personalisierte Herangehensweise bei der Anwendung von Antiarrhythmika notwendig ist.
Nebenwirkungen und Risiken bei der Einnahme von Antiarrhythmika
Die Einnahme von Antiarrhythmika kann mit verschiedenen Nebenwirkungen und Risiken verbunden sein, die wir sorgfältig berücksichtigen müssen. Diese Medikamente wirken auf das Herz-Kreislauf-System und können sowohl erwünschte als auch unerwünschte Effekte hervorrufen. Es ist wichtig, dass wir diese potenziellen Nebenwirkungen im Auge behalten, um die Sicherheit unserer Patienten während der Therapie zu gewährleisten.
Zu den häufigsten Nebenwirkungen gehören:
- Müdigkeit: Viele Patienten berichten von einer erhöhten Müdigkeit nach der Einnahme von Antiarrhythmika.
- Schwindel: Insbesondere beim Wechsel der Körperposition kann Schwindel auftreten.
- Herzrhythmusstörungen: Ironischerweise können einige Antiarrhythmika selbst Rhythmusstörungen verursachen, wenn sie nicht korrekt dosiert sind.
- Allergische Reaktionen: In seltenen Fällen können allergische Reaktionen auftreten, die sofortige medizinische Hilfe erfordern.
Ein weiteres Risiko besteht in der Wechselwirkung mit anderen Medikamenten. Insbesondere bei polypharmazeutischen Patienten sollten wir besonders vorsichtig sein und mögliche Interaktionen vor Beginn einer Therapie überprüfen. Die enge Zusammenarbeit zwischen Arzt und Patient ist entscheidend für ein erfolgreiches Management dieser Risiken.
Langfristige Auswirkungen
Langfristige Anwendungen von Antiarrhythmika können ebenfalls spezifische Gesundheitsrisiken bergen. Einige Medikamente haben das Potenzial, Organe wie Leber oder Nieren zu belasten. Daher empfehlen wir regelmäßige Kontrollen der Organfunktionen bei Patienten, die über einen längeren Zeitraum behandelt werden.
Überwachung während der Therapie
Um die oben genannten Risiken zu minimieren, ist eine kontinuierliche Überwachung unerlässlich. Wir setzen verschiedene Methoden ein, um den Erfolg der Behandlung sowie eventuelle Nebenwirkungen frühzeitig zu erkennen:
- Regelmäßige EKG-Kontrollen: Dies ermöglicht uns eine ständige Beobachtung des Herzrhythmus.
- Laboruntersuchungen: Routinemäßige Blutuntersuchungen helfen uns dabei, organische Funktionsstörungen rechtzeitig zu identifizieren.
Durch diese Maßnahmen stellen wir sicher, dass unsere Patienten optimal betreut werden und die Vorteile ihrer Antiarrhythmikatherapie maximiert werden können.
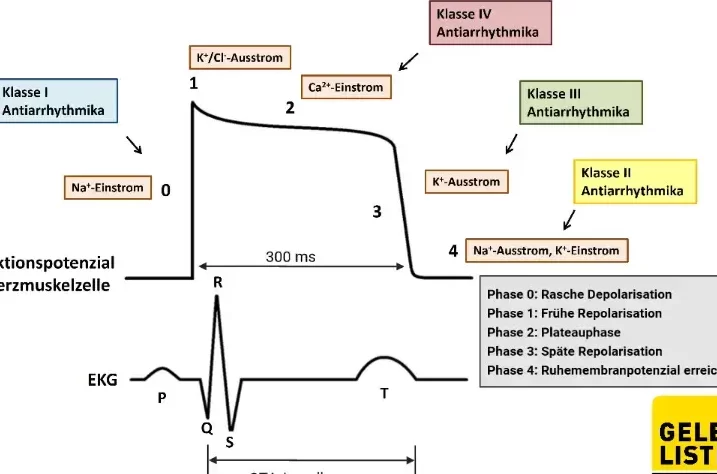
Vergleich verschiedener Klassen von Herzrhythmusmedikamenten
Die Klassifizierung der Antiarrhythmika erfolgt in verschiedene Gruppen, die jeweils spezifische Wirkmechanismen und Anwendungsgebiete aufweisen. Ein besseres Verständnis dieser Klassen hilft uns, die geeigneten Therapien für unsere Patienten auszuwählen und ihre Sicherheit während der Behandlung zu gewährleisten.
Zu den wichtigsten Klassen gehören:
- Klasse I – Natriumkanalblocker: Diese Medikamente blockieren die Natriumkanäle in den Herzmuskelzellen, was zu einer Verlangsamung der elektrischen Erregung führt. Sie werden häufig bei ventrikulären Arrhythmien eingesetzt und können unterteilt werden in:
- Klasse Ia (z.B. Quinidin)
- Klasse Ib (z.B. Lidocain)
- Klasse Ic (z.B. Flecainid)
- Klasse II – Betablocker: Diese Medikamente hemmen die Wirkung von Adrenalin auf das Herz und reduzieren die Herzfrequenz sowie den Blutdruck. Sie sind besonders nützlich bei Patienten mit Vorhofflimmern oder Tachykardien.
- Klasse III – Kaliumkanalblocker: Diese Substanzen verlängern die Refraktärzeit der Herzzellen, wodurch sie helfen, das Risiko von Arrhythmien zu verringern. Beispiele hierfür sind Amiodaron und Dronedaron.
- Klasse IV – Calciumkanalblocker: Sie beeinflussen den Kalziumeinstrom in das Herzgewebe, was eine Senkung der Herzfrequenz zur Folge hat. Diese Gruppe wird oft bei supraventrikulären Tachykardien verwendet.
Um einen detaillierteren Vergleich dieser Klassen anzustellen, haben wir eine Tabelle erstellt, die einige wichtige Eigenschaften zusammenfasst:
| Klasse | Wirkmechanismus | Anwendung |
|---|---|---|
| I | Natriumkanalblockade | Ventrikuläre Arrhythmien |
| II | Betaadrenerge Blockade | Vorhofflimmern, Tachykardie |
| III | Kaliummodulation | Ablation von Arrhythmien |
| IV | Calciumkanalblockade | Suvraventrikuläre Tachykardien |
Durch diese differenzierte Betrachtung können wir gezielt entscheiden, welches Antiarrhythmikum am besten geeignet ist für den jeweiligen Patienten sowie seine medizinische Vorgeschichte und aktuelle Symptome berücksichtigt werden müssen.
Zukünftige Entwicklungen in der Forschung zu Arrhythmien
Die Forschung zu Arrhythmien und den entsprechenden Antiarrhythmika steht am Anfang einer aufregenden Entwicklung. In den letzten Jahren haben technologische Fortschritte, insbesondere in der Genomforschung und der Bildgebung, neue Möglichkeiten eröffnet, um die Mechanismen von Herzrhythmusstörungen besser zu verstehen. Diese Erkenntnisse könnten nicht nur die Therapieansätze revolutionieren, sondern auch zu personalisierten Behandlungsstrategien führen.
### Gentherapie und genomische Ansätze
Ein vielversprechendes Forschungsfeld ist die Gentherapie. Wissenschaftler untersuchen, wie genetische Modifikationen eingesetzt werden können, um die Ursachen von Arrhythmien direkt anzugehen. Hierbei wird angestrebt, spezifische Gene zu identifizieren und deren Expression gezielt zu verändern. Diese innovativen Ansätze könnten möglicherweise zukünftige Therapien für Patienten mit erblichen Arrhythmien schaffen.
### Einsatz von Künstlicher Intelligenz
Mit dem Aufkommen von Künstlicher Intelligenz (KI) in der Medizin sehen wir ebenfalls einen Wandel in der Diagnostik und Therapieplanung. KI-gestützte Algorithmen ermöglichen eine präzisere Analyse von EKG-Daten und anderen relevanten Informationen. Dadurch können Ärzte schneller erkennen, welche Art von Antiarrhythmikum für einen bestimmten Patienten am besten geeignet ist.
### Neue Wirkstoffe und Kombinationstherapien
Zusätzlich dazu gibt es kontinuierliche Bemühungen um die Entwicklung neuer Wirkstoffe innerhalb der bestehenden Klassen von Antiarrhythmika sowie völlig neuer Substanzen. Die Erforschung möglicher Kombinationstherapien könnte synergistische Effekte hervorrufen: Durch das gleichzeitige Einsetzen verschiedener Medikamente könnten wir nicht nur die Wirksamkeit erhöhen, sondern auch Nebenwirkungen reduzieren.
Die nächsten Jahre versprechen also spannende Entwicklungen in der Behandlung von Arrhythmien durch innovative Ansätze im Bereich der Antiarrhythmika.