Die Debatte über indirekte Sterbehilfe gewinnt zunehmend an Bedeutung in unserer Gesellschaft. Wir stehen vor der Herausforderung zu verstehen, was dieser Begriff umfasst und welche rechtlichen Aspekte damit verbunden sind. Indirekte Sterbehilfe beschreibt eine Situation, in der medizinische Maßnahmen ergriffen werden, die zwar das Leben eines Patienten verkürzen können, jedoch primär darauf abzielen, Leiden zu lindern.
In diesem Artikel möchten wir die Definition von indirekter Sterbehilfe klarstellen und die rechtlichen Rahmenbedingungen beleuchten. Zudem fragen wir uns: Wie gehen verschiedene Länder mit diesem sensiblen Thema um? Welche ethischen Überlegungen spielen eine Rolle? Lassen Sie uns gemeinsam in diese komplexe Materie eintauchen und herausfinden, welche Standpunkte es gibt und wie sie unser Verständnis von Sterbehilfe prägen.
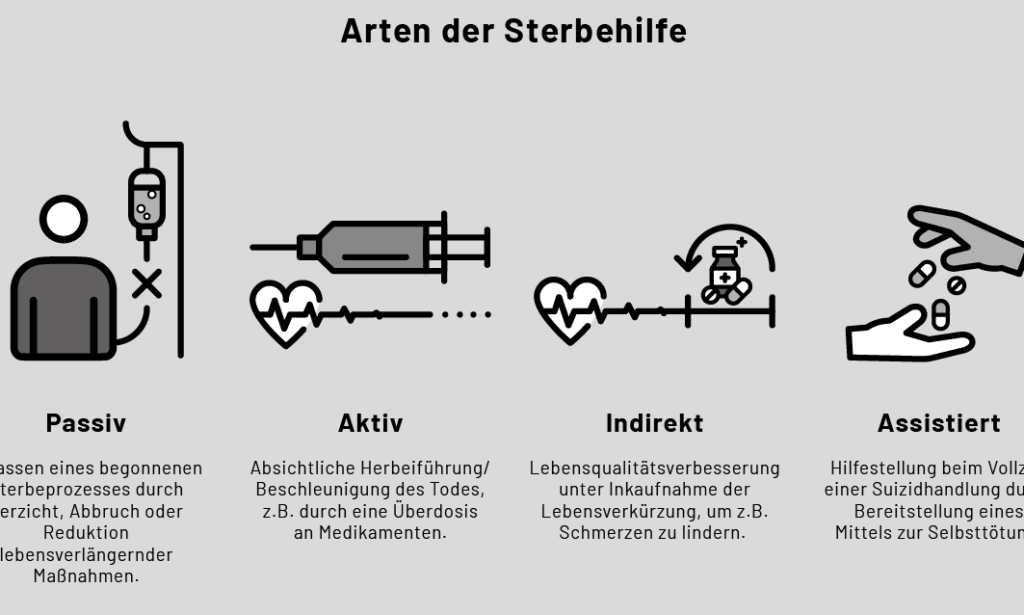
Indirekte Sterbehilfe: Was bedeutet das?
Indirekte Sterbehilfe bezieht sich auf Maßnahmen, die darauf abzielen, das Leiden eines Patienten zu lindern, auch wenn diese Maßnahmen möglicherweise den Tod beschleunigen können. Im Gegensatz zur direkten Sterbehilfe, bei der eine aktive Handlung zur Beendigung des Lebens erfolgt, zielt die indirekte Sterbehilfe darauf ab, Schmerzen und Beschwerden durch medizinische Interventionen zu mindern. Dies geschieht oft durch die Verabreichung von Schmerzmitteln oder sedierenden Medikamenten.
Ein zentraler Aspekt der indirekten Sterbehilfe ist das Wohl des Patienten. Ärzte und Angehörige müssen sorgfältig abwägen, wie sie die Behandlung gestalten können, um sowohl das Leiden zu lindern als auch ethische Richtlinien einzuhalten. Dabei spielen folgende Punkte eine wesentliche Rolle:
- Medizinische Indikation: Die Maßnahme sollte aus medizinischer Sicht gerechtfertigt sein.
- Patientenautonomie: Der Wille des Patienten muss respektiert werden.
- Verhältnismäßigkeit: Der Nutzen der schmerzlindernden Therapie sollte in einem angemessenen Verhältnis zu den möglichen Risiken stehen.
Die Absicht hinter der indirekten Sterbehilfe ist es nicht, das Leben aktiv zu verkürzen – vielmehr soll dem Patienten ein würdiges und möglichst schmerzfreies Ende ermöglicht werden. Diese Differenzierung ist entscheidend für die rechtliche Bewertung und den gesellschaftlichen Diskurs über dieses sensible Thema.
Rechtliche Aspekte
In Deutschland unterliegt die indirekte Sterbehilfe bestimmten rechtlichen Rahmenbedingungen. Es wird erwartet, dass Ärzte ihre Entscheidungen im Einklang mit den geltenden Gesetzen und ethischen Richtlinien treffen.
Wichtige Gesetzesgrundlagen
- Strafgesetzbuch (StGB): Hier sind die Bestimmungen zur Tötung auf Verlangen sowie zur Suizidhilfe geregelt.
- Patientenverfügung: Dokumente wie diese geben Aufschluss über die Wünsche des Patienten in Bezug auf medizinische Behandlungen am Lebensende.
Diese rechtlichen Grundlagen sind unerlässlich für das Verständnis von indirekter Sterbehilfe und deren Umsetzung im klinischen Alltag.
Rechtliche Rahmenbedingungen in Deutschland
In Deutschland sind die rechtlichen Rahmenbedingungen für indirekte Sterbehilfe komplex und erfordern eine sorgfältige Abwägung zwischen medizinischen, ethischen und rechtlichen Gesichtspunkten. Die bestehenden Gesetze bieten einen klaren Leitfaden, wie Ärzte und Angehörige in Situationen handeln sollten, in denen das Leiden eines Patienten im Vordergrund steht. Es ist wichtig zu betonen, dass die indirekte Sterbehilfe nicht als aktive Lebensverkürzung betrachtet wird, sondern vielmehr als eine Maßnahme zur Linderung von Schmerzen unter Berücksichtigung der geltenden Vorschriften.
Wichtige gesetzliche Regelungen
Die Grundlagen für die indirekte Sterbehilfe in Deutschland werden durch verschiedene Gesetze definiert:
- Strafgesetzbuch (StGB): Hier sind die Bestimmungen zur Tötung auf Verlangen sowie zur Suizidhilfe geregelt.
- Patientenverfügung: Dieses Dokument ermöglicht es Patienten, ihre Wünsche bezüglich medizinischer Behandlungen am Lebensende festzuhalten.
Diese gesetzlichen Regelungen stellen sicher, dass der Wille des Patienten respektiert wird und gleichzeitig die Verantwortlichkeiten der behandelnden Ärzte klar umrissen sind.
Ethische Richtlinien
Neben den gesetzlichen Aspekten spielen auch ethische Überlegungen eine entscheidende Rolle bei der Anwendung von indirekter Sterbehilfe. Zu den wichtigsten ethischen Prinzipien gehören:
- Respekt vor dem Leben: Das Leben hat einen hohen Stellenwert und sollte geschützt werden.
- Wohl des Patienten: Die Maßnahmen müssen darauf abzielen, das Leiden des Patienten zu verringern.
- Autonomie des Patienten: Der Patient hat das Recht, über seine Behandlung selbst zu entscheiden.
Diese ethischen Grundsätze helfen Ärzten dabei, Entscheidungen zu treffen, die sowohl rechtlich als auch moralisch vertretbar sind.
Praktische Umsetzung im klinischen Alltag
Im klinischen Alltag müssen Ärzte oft schnell handeln können. Daher ist es unerlässlich, dass sie sich mit den rechtlichen Rahmenbedingungen vertraut machen sowie regelmäßig Schulungen erhalten. In vielen Fällen geschieht dies durch interdisziplinäre Teams aus Ärzten, Pflegekräften und Ethikkommissionen. Diese Zusammenarbeit gewährleistet eine umfassende Betrachtung aller Aspekte der indirekten Sterbehilfe.
Zusammenfassend lässt sich sagen, dass die rechtlichen Rahmenbedingungen in Deutschland für indirekte Sterbehilfe ein ausgewogenes Verhältnis zwischen dem Schutz des Lebens und dem Respekt vor dem Willen der Patienten fördern sollen.
Unterschiede zur direkten Sterbehilfe
Die Unterscheidung zwischen indirekter und direkter Sterbehilfe ist von entscheidender Bedeutung, um die verschiedenen Ansätze zur Beendigung von Leid zu verstehen. Während direkte Sterbehilfe eine aktive Handlung darstellt, die darauf abzielt, das Leben eines Patienten gezielt zu beenden, umfasst indirekte Sterbehilfe Maßnahmen, die nicht primär auf den Tod abzielen, sondern vielmehr der Linderung von Schmerzen und dem Wohlbefinden des Patienten dienen.
Ein zentraler Aspekt dieser Differenzierung liegt in den rechtlichen Implikationen. Direkte Sterbehilfe ist in Deutschland nach § 216 StGB strafbar, es sei denn, sie erfolgt unter strengen Bedingungen wie bei einer aktiven Suizidassistenz. Im Gegensatz dazu wird indirekte Sterbehilfe als legal betrachtet, solange sie im Einklang mit den Wünschen des Patienten und den medizinischen Standards durchgeführt wird.
Rechtliche Aspekte
Bei der indirekten Sterbehilfe dürfen Ärzte Medikamente verabreichen oder Verfahren durchführen, die zwar möglicherweise das Leben verkürzen können – etwa durch Sedierung -, jedoch nicht explizit darauf ausgelegt sind. Dies unterscheidet sich grundlegend von der direkten Sterbehilfe:
- Indirekte Sterbehilfe: Ziel ist die Schmerzlinderung; der Tod kann ein unbeabsichtigtes Ergebnis sein.
- Direkte Sterbehilfe: Absichtlicher Eingriff zur Herbeiführung des Todes.
Diese Unterschiede haben weitreichende Konsequenzen für die Praxis im Gesundheitswesen sowie für das ethische Dilemma der Beteiligten.
Ethische Überlegungen
Ethisch gesehen wirft die direkte und indirekte Sterbehilfe unterschiedliche Fragestellungen auf. Während bei der direkten Form häufig über Fragen der Autonomie und Selbstbestimmung debattiert wird, konzentriert sich bei der indirekten Form oft das Gespräch auf:
- Wohl des Patienten: Die Hauptmotivation bleibt stets das Leiden zu lindern.
- Ärztliche Verantwortung: Ärzte müssen abwägen zwischen medizinischer Ethik und dem Wunsch des Patienten.
Diese ethischen Überlegungen verdeutlichen einmal mehr, dass wir uns in einem sensiblen Bereich bewegen müssen.
Insgesamt zeigt sich also deutlich: Der Unterschied zwischen direkter und indirekter Sterbehilfe ist nicht nur theoretisch relevant; er hat praktische Auswirkungen auf die Entscheidungsfindung im medizinischen Alltag sowie auf das Verständnis von Leidensminderung im Rahmen gesetzlicher Richtlinien.
Ethische Überlegungen und gesellschaftliche Perspektiven
Die Diskussion um die indirekte Sterbehilfe ist nicht nur eine juristische, sondern auch eine ethische Herausforderung, die tief in der Gesellschaft verankert ist. Während wir uns mit den praktischen Aspekten dieser Form der Hilfe zur Linderung von Leiden befassen, müssen wir auch die gesellschaftlichen Perspektiven und Werte berücksichtigen, die unser Verständnis von Sterben und Tod prägen. Es gilt zu beachten, dass jede Entscheidung im Kontext eines komplexen Netzwerks von Überzeugungen steht, das sowohl individuelle als auch kollektive Ansichten umfasst.
Gesellschaftliche Einstellungen
In Deutschland sind gesellschaftliche Perspektiven auf die indirekte Sterbehilfe vielfältig und oft gegensätzlich. Einige Menschen befürworten diese Form der Unterstützung als einen Weg, das Leiden zu lindern und dem Patienten ein würdiges Ende zu ermöglichen. Andere hingegen sehen darin potenzielle Risiken für vulnerable Gruppen und warnen vor einer Verflachung des Lebensschutzes.
- Unterstützer der indirekten Sterbehilfe: Betonen den humanitären Aspekt und die Notwendigkeit einer schmerzlindernden Behandlung.
- Kritiker: Befürchten mögliche Missbrauchsrisiken und fordern einen strengen Rahmen für solche Maßnahmen.
Ethische Dilemmata
Ein zentrales ethisches Dilemma besteht darin, wie weit Ärzte gehen dürfen, um Schmerzen zu lindern. Die Balance zwischen dem Wunsch nach Schmerzlinderung und der Verantwortung gegenüber dem Leben des Patienten wird oft als heikel empfunden. Wir stehen hier vor Fragen wie:
- Annahme des Leidens: Inwieweit sollten Ärzte akzeptieren, dass Leid Teil des Lebensprozesses ist?
- Bedeutung der Autonomie: Wie können wir sicherstellen, dass die Wünsche des Patienten respektiert werden?
Daher ist es entscheidend, dass medizinisches Personal gut geschult wird in den ethischen Grundlagen ihrer Entscheidungen. Dies fördert nicht nur das Vertrauen in ihre Entscheidungen über indirekte Sterbehilfe sondern sichert auch eine verantwortungsvolle Praxis in einem sensiblen Bereich.
Abschließend lässt sich sagen: Die Auseinandersetzung mit den ethischen Überlegungen sowie den gesellschaftlichen Perspektiven zur indirekten Sterbehilfe erfordert einen offenen Dialog zwischen verschiedenen Akteuren – darunter Medizinern, Ethikern und Angehörigen – um ein ausgewogenes Verständnis für dieses komplexe Thema zu entwickeln.
Die Rolle von Ärzten und Angehörigen bei indirekter Sterbehilfe
ist von zentraler Bedeutung, da sie sowohl für die medizinische als auch für die emotionale Unterstützung des Patienten verantwortlich sind. Ärzte stehen vor der Herausforderung, eine Balance zwischen der Linderung von Schmerzen und dem Respekt vor dem Leben zu finden. Dabei müssen sie nicht nur ihr Fachwissen einbringen, sondern auch ethische Überlegungen anstellen und den individuellen Bedürfnissen ihrer Patienten gerecht werden.
Zugleich spielen Angehörige eine entscheidende Rolle in diesem Prozess. Sie sind oft die ersten Ansprechpartner für den Patienten und können wertvolle Informationen über dessen Wünsche und Bedürfnisse bereitstellen. Ihre Unterstützung kann helfen, eine Entscheidung im Sinne des Patienten zu treffen.
Die Verantwortung der Ärzte
Ärzte tragen eine hohe Verantwortung, wenn es um indirekte Sterbehilfe geht. Sie müssen:
- Schmerzlinderung: Sicherstellen, dass der Patient angemessen behandelt wird, um Leiden zu verringern.
- Kommunikation: Offene Gespräche mit dem Patienten führen, um dessen Wünsche zu verstehen.
- Ethik berücksichtigen: Ethische Grundsätze beachten und gegebenenfalls einen interdisziplinären Austausch suchen.
Ein wichtiger Aspekt ist auch die Sensibilisierung für mögliche Missbrauchsrisiken. Ärzte sollten darauf achten, dass ihre Entscheidungen im besten Interesse des Patienten getroffen werden und nicht unter Druck oder aus anderen unzulässigen Motiven heraus erfolgen.
Die Rolle der Angehörigen
Angehörige haben oft einen tiefen emotionalen Einfluss auf den Entscheidungsprozess rund um die indirekte Sterbehilfe. Ihre Aufgaben umfassen:
- Unterstützung bieten: Dem Patienten beistehen und ihm helfen, seine Ängste auszudrücken.
- Wünsche vermitteln: Die Präferenzen des Patienten gegenüber den Ärzten kommunizieren.
- Emotionale Begleitung: Als Vertrauensperson fungieren und emotionale Stabilität bieten.
Es ist wichtig anzuerkennen, dass Angehörige durch ihren persönlichen Bezug zum Patienten möglicherweise eigene Emotionen in diesen Prozess einbringen. Daher sollten sie ebenfalls gut informiert sein über die rechtlichen Rahmenbedingungen und ethischen Fragestellungen rund um indirekte Sterbehilfe.
Durch das Zusammenspiel von Ärzten und Angehörigen entsteht ein unterstützendes Netzwerk, das letztlich dazu beitragen kann, dem Patienten ein würdiges Ende zu ermöglichen. Indem beide Parteien respektvoll zusammenarbeiten und sich regelmäßig austauschen, können wir sicherstellen, dass Entscheidungen zur indirekten Sterbehilfe wohlüberlegt sind – sowohl aus einer medizinischen als auch aus einer menschlichen Perspektive.